غلظت خون میتواند مشکلات زیادی ایجاد کند که یکی از آنها کاهش توانایی خون برای انتقال اکسیژن، هورمونها و مواد مغذی به سراسر بدن و بافتها و سلولهای هدف است. نتیجه این اتفاق، کاهش اکسیژن سلولها و کمبودهای هورمونی و تغذیهای آنهاست. ممکن است فرد دچار غلظت خون که مستعد انعقاد بیش از حد خون است، دچار عارضه خطرناک لختهشدن خون شود. در این مقاله علل ایجاد غلظت خون، تأثیر آن بر بدن و راههای درمانش را بررسی میکنیم.
علل غلظت خون چیست؟
۱. پلی سیتمی ورا (Polycythemia Vera/PV)
این بیماری نوعی اختلال خونی با منشأ مغز استخوان است. مغز استخوان قسمت مرکزی استخوان و محل ساخت و رشد سلولهای خونی جدید است. در این بیماری، مغز استخوان بیش از حد طبیعی گلبولهای قرمز یا سفید و پلاکت تولید میکند که باعث افزایش غلظت خون میشود.
بیماری پلی سیتمی ورا ارثی نیست و بهگفته کارشناسان، ناشی از تغییرات ژنتیکی است و پس از لقاح تخمک و اسپرم رخ میدهد. این تغییرات بهآرامی و طی چندین سال رخ میدهند.
علائم بیماری پلی سیتمی ورا عبارتاند از:
- خستگی؛
- سردرد؛
- سرگیجه؛
- ضعف؛
- افزایش تعریق بهویژه تعریق شبانه؛
- خارش پوست؛
- تاری دید؛
- صدای زنگ در گوش؛
- احساس پری یا نفخ شکم بهدلیل بزرگشدن طحال.
طبق گفته سازمان ملی اختلالات و بیماریهای نادر، پلی سیتمی ورا ۴۴ تا ۵۷ نفر در هر ۱۰۰هزار نفر را درگیر میکند و علائم این بیماری معمولا در سنین بالا و بعد از ۶۰سالگی بروز میکنند.
۲. ماکروگلوبولینمی والدنستروم (Waldenström macroglobulinemia)
لنفوم نوعی سرطان سیستم لنفاوی بدن است که شامل انواع لنفوم هوچکین و غیرهوچکین میشود. ماکروگلوبولینمی والدنستروم نوعی لنفوم غیرهوچکین بسیار نادر است. این بیماری سبب میشود بدن مقدار زیادی پروتئینِ ایمونوگلوبولین اِم تولید کند که افزایش غلظت خون نتیجه آن است.
علائم بیماری ماکروگلوبولینمی والدنستروم عبارتاند از:
- خونریزی بینی، لثه و شبکیه چشم که بهعلت آسیب به عروق خونی کوچک رخ میدهند؛
- کمخونی؛
- احساس سوزنسوزنشدن، گزگز و بیحسی انگشتان دست و پا.

۳. لوپوس
علائم معمول بیماری لوپوس عبارتاند از:
- بثورات و ضایعات پوستی؛
- درد و تورم و التهاب مفاصل؛
- تب؛
- خستگی.
لوپوس اریتماتوز سیستمیک (Systemic lupus erythematosus/SLE) شایعترین نوع لوپوس است که نوعی بیماری خودایمنی محسوب میشود. بیماریهای خودایمنی سبب میشوند که سیستم ایمنی بدن فرد به بافتهای خودی حمله کند و باعث التهاب گسترده و آسیب بافتی شود. این بیماری میتواند اندامها و ارگانهای مختلف بدن مثل مفاصل، پوست، مغز، ریه، کلیه و عروق خونی را درگیر کند. یکی از تأثیراتش روی عروق خونی هم افزایش خطر لختهشدن خون است.
لختهشدن خون در عروق خونی که باعث مسدودشدن آنها میشود و ترومبوز نام دارد، پدیدهای نسبتا رایج در سال اول ابتلا به لوپوس است.
۴. فاکتور پنج لیدن (Factor V Leiden)
این بیماری ناشی از جهش ژنتیکی یکی از فاکتورهای لختهشدن خون است. پروتئینی بهنام پروتئین فعال C فعالیت فاکتور انعقادی پنج را تنظیم میکند. در افراد مبتلا به این بیماری، پروتئین C توانایی تنظیم فعالیت فاکتور پنج را از دست میدهد. این جهش و اختلال میتواند باعث افزایش غلظت خون و همینطور افزایش احتمال ایجاد لختههای خون غیرطبیعی بهخصوص در سیاهرگهای عمقی و بیشتر در پاها و ریهها شود. البته توجه داشته باشید که اکثر افراد مبتلا به بیماری فاکتور پنج لیدن هرگز دچار این لختهها نمیشوند.
۵. کمبود پروتئینهای C و S و آنتیترومبین
پروتئینهای C و S و آنتیترومبین عوامل ضدانعقاد طبیعی هستند که بدن آنها را تولید میکند و در صورت کمبود آنها، احتمال لختهشدن خون افزایش مییابد. این کمبودها علل مختلفی دارند، از جمله بیماریهای ارثی یا مشکلاتی که در طول زمان ایجاد میشوند.
عارضه اصلی این بیماری لخته و ترومبوز عروقی است که امکان دارد در ورید عمقی تشکیل شود. در این حالت، به آن ترومبوز ورید عمقی (Deep Vein Thrombosis/DVT) میگویند. در صورت شکستهشدن لختهها و مسدودشدن عروق خونرسان به ریهها توسط آنها، عارضهای بهنام آمبولی ریوی (Pulmonary Embolism\PE) رخ میدهد که تهدیدکننده حیات است.
شایعترین این کمبودها، کمبود پروتئین C است که در ۱ نفر از هر ۲۰۰ تا ۵۰۰ نفر بروز میکند و پس از آن کمبود پروتئین S که ۱ نفر در هر ۵۰۰ نفر را درگیر میکند. نادرترین کمبود هم کمبود پروتئین آنتی ترومبین است که ۱ نفر از هر ۲۰۰۰ تا ۵۰۰۰ نفر را دچار میکند.
۶. جهش ژن پروترومبین 20210A
پروترومبین که پروتئین انعقاد خون فاکتور II نیز نامیده میشود، در برخی افراد که جهش ژنتیکی خاصی دارند، بیش از حد معمول تولید میشود. این پروتئین در واقع از عوامل لازم برای لختهشدن درست خون است، اما میزان بیش از حد آن میتواند باعث افزایش خطر ایجاد لخته شود، مثل لختههایی که در DVT و PE ایجاد میشوند.
عوامل زمینهساز غلظت خون
- سیگار کشیدن.
- ورزش در افراد مبتلا به برخی بیماریهای خونی و قلبیعروقی.
- تغییرات هورمونی مثل تغییرات هورمونی که در دوران بارداری رخ میدهند.
- مصرف داروهای هورمونی مانند برخی داروهای پیشگیری از بارداری، درمان هورمونی جایگزین (Hormone Replacement Therapy/HRT) و درمان با تستوسترون.
- افزایش التهاب در بدن که احتمالا ناشی از بیماریهایی مثل لوپوس و بیماریهای التهابی روده (Inflammatory bowel disease/IBD) است.
- تروما و جراحت.
- برخی بیماریها مانند انواع سرطان، بهویژه مولتیپل میلوما (Multiple Myeloma).
علائم غلظت خون چیست؟
این مشکل اغلب علامتی ایجاد نمیکند و اولین علامت آن میتواند لخته خون باشد. البته ممکن است فرد دچار علائم بیماری زمینهای مسبب غلظت خون شود.
گاهی فرد دچار علائم مرتبط با لخته خون میشود که بسته به محل لخته، متفاوت هستند. این علائم عبارتاند از:
- درد قفسه سینه؛
- تنگی نفس؛
- علائم حمله قلبی مانند سوزنسوزنشدن بازو، درد پشت یا درد فک؛
- سردرد؛
- مشکل صحبتکردن؛
- سرگیجه؛
- درد یا قرمزی ساق پا.
در برخی شرایط، ممکن است پزشک یک سری آزمایش را برای کمک به تشخیص درخواست کند. این شرایط عبارتاند از:
- ایجاد لخته خون با منشأ نامشخص؛
- ایجاد لختههای خونی مکرر؛
- سقط جنین مکرر؛
- وجود سابقه خانوادگی غلظت خون یا تشکیل لخته خون.
نتایج آزمایشها پزشک را برای تشخیص علت و بیماریهای مرتبط با غلظت خون راهنمایی میکند.
تشخیص غلظت خون
گاهی پزشک بر اساس علائم، به غلظت خون مشکوک میشود. در این حالت، با گرفتن شرح حال و انجام معاینه فیزیکی و درخواست آزمایشهایی علت مشکل را تشخیص میدهد. سابقه خانوادگی نقش زیادی در ابتلا به این مشکل دارد و پزشک با توجه به این نکته، سابقه بستگان شما را از نظر سابقه لخته خون و سقط جنین بررسی میکند.
انواع آزمایش غلظت خون که به تشخیص این عارضه کمک میکنند عبارتاند از:
- شمارش کامل سلولهای خون (CBC)؛
- آزمایش فاکتورهای انعقادی؛
- سطح فیبرینوژن.
پس از این مرحله، ممکن است آزمایشهای بیشتری برای تشخیص علت دقیق مشکل لازم باشد.
درمان غلظت خون بالا
بسته به علت این بیماری، پزشک درمانهای خاصی را تجویز میکند. برخی از این درمانها عبارتاند از:
- ضدپلاکتها: برخی داروها مانع تشکیل لخته میشوند.
- ضدانعقادها: برخی داروها با تأثیری که بر فاکتورهای انعقادی دارند، مانع لختهشدن خون میشوند.
- ترومبولیتیکها یا لختهشکنها: این داروها اغلب در شرایط اورژانسی استفاده میشوند.
- پروتئین C و فاکتور آنتیترومبین: این موارد در برخی افراد بسته به مشکلی که دارند میتوانند مفید باشند.
پزشکان فقط زمانی از درمانهای گفتهشده استفاده میکنند که لخته خون خطرناکی تشکیل شده باشد یا فرد مشکوک به خطر بالای ایجاد لخته باشد.
تغییرات سبک زندگی مؤثر برای کاهش غلظت خون
- ترک سیگار و اجتناب از مکانهایی با هوای آلوده؛
- کاهش وزن در صورت اضافهوزن؛
- داشتن فعالیت بدنی منظم؛
- اجتناب از نشستنهای طولانیمدت؛
- حرکتدادن مکرر پاها برای برقراری بهتر جریان خون.
عوارض غلظت خون
۱. ترومبوز وریدی عمقی (DVT)
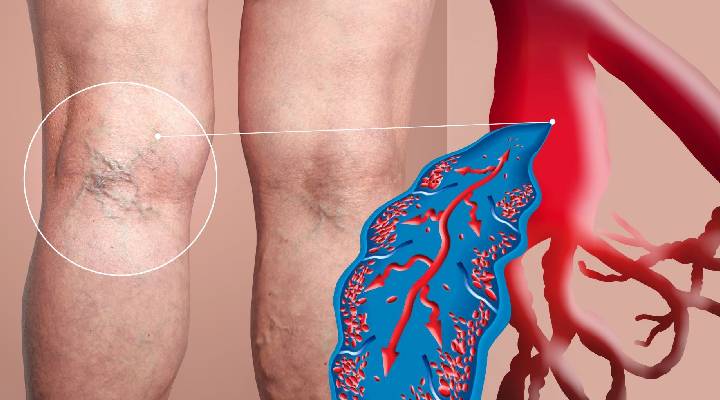
ترومبوز وریدی عمقی زمانی رخ میدهد که لخته خون در وریدهای عمقی تشکیل شود. این لختهها معمولا وریدهای بزرگ ساق پا را درگیر میکنند، اما امکان دارد که عروق دیگری را نیز درگیر کنند از جمله عروق وریدی رانها، بازوها، شکم یا لگن.
علائم DVT
- تورم، قرمزی و گرما در ناحیه لخته؛
- شروع ناگهانی یا تدریجی درد؛
- درد پا هنگام خمکردن یا کشش پا؛
- گرفتگی در ناحیه ساق پا؛
- تغییر رنگ پوست ناحیه درگیر بهرنگ آبی یا کبودرنگ؛
- رنگپریدگی سایر نقاط بدن.
۲. آمبولی ریوی (PE)
آمبولی ریوی فوریتی پزشکی و تهدیدکننده حیات است که نیاز به رسیدگی فوری دارد. این بیماری بهعلت گیرافتادن لخته خون در عروق خونرسان به ریه رخ میدهد. این اتفاق باعث قطع جریان خون و درنتیجه اختلال تبادل گازها در ریه میشود.
علائم PE
- تنگی نفس و تنفس سریع؛
- ضربان قلب بالا؛
- درد هنگام نفسکشیدن عمیق؛
- سرفه خونی؛
- درد قفسه سینه.
سایر عوارض احتمالی لختهشدن خون
- سکته؛
- حملات قلبی؛
- آسیب کلیوی؛
- عوارض بارداری؛
- بیماری شریان محیطی (peripheral artery disease).
جمعبندی
غلظت خون بهمعنی احتمال بیشتر لختهشدن خون در است که ممکن است باعث حمله قلبی، سکته مغزی و دیگر مشکلات تهدیدکننده زندگی شود. این مشکل علل مختلفی دارد از جمله برخی بیماریها که باعث غلیظشدن خون میشوند. برخی افراد مانند کسانی که سابقه خانوادگی افزایش غلظت خون دارند، بیشتر در معرض خطر این بیماری هستند. این افراد برای پیشگیری از مشکلات احتمالی و در صورت مشاهده هرگونه علامت غیرعادی، باید به پزشک مراجعه کنند. مصرف برخی داروها و تغییر شیوه زندگی به کاهش غلظت خون و خطرات ناشی از آن کمک میکنند.
- - نشانی ایمیل شما منتشر نخواهد شد.
- - لطفا دیدگاهتان تا حد امکان مربوط به مطلب باشد.
- - لطفا فارسی بنویسید.
- - میخواهید عکس خودتان کنار نظرتان باشد؟ به gravatar.com بروید و عکستان را اضافه کنید.
- - نظرات شما بعد از تایید مدیریت منتشر خواهد شد